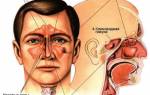
Полость носа анатомически сообщается с придаточными образованиями, так называемыми пазухами, или синусами. Таких ответвлений несколько – 2 верхнечелюстных, 2 лобных, 1 клиновидная пазуха и решетчатый лабиринт, расположенный в одноименной кости. Верхнечелюстные пазухи называются гайморовыми.
Причины воспаления
Воспаление гайморовых пазух — это поражение слизистой оболочки верхнечелюстного синуса, в запущенных случаях переходящее на ее костную стенку. Слизистая оболочка гайморовой пазухи продуцирует слизь, которая через проток выводится в полость носа.
Эта слизь, еще называемая экссудатом, выводит из пазухи скопившихся микробов и пылевые частицы. В результате воспаления слизистая оболочка набухает, проток пазухи сужается и отток слизи становится затруднен. Она начинает скапливаться внутри пазухи.
Причины возникновения гайморита могут быть следующие:
активизация в организме бактериальной или вирусной инфекции — ОРВИ, грипп, тонзиллит, ринит;
- аллергическое заболевание;
- полипы или опухоли, которые перекрывают протоки пазух;
- аномалии носовой полости и лицевых костей – врожденное или приобретенное искривление носовой перегородки, последствия травм.
Врачи подчеркивают важность своевременной диагностики воспалительного процесса в гайморовых пазухах. Симптомы, такие как головная боль, заложенность носа и выделения, могут указывать на синусит, который требует внимательного подхода. Специалисты рекомендуют не игнорировать эти признаки, так как запущенное воспаление может привести к серьезным осложнениям.
Для диагностики врачи используют рентгенографию или компьютерную томографию, что позволяет точно определить степень воспаления. Лечение обычно включает антибиотики, противовоспалительные препараты и физиотерапию. Важно также соблюдать рекомендации по уходу за носовыми пазухами, чтобы предотвратить рецидивы. Врачи акцентируют внимание на необходимости регулярных осмотров, особенно для людей с хроническими заболеваниями дыхательных путей. Профилактика и раннее вмешательство играют ключевую роль в успешном лечении.
Клиническая картина
Воспаление верхнечелюстных пазух может протекать в острой или хронической форме. Симптомы острого воспаления выражено более ярко, чем симптомы хронического.
Когда слизь не может свободно отходить из гайморовой пазухи, она начинает скапливаться внутри, вызывая повышенное давление в полости. Бактерии и вирусы получают хорошие условия для размножения внутри пазухи, продуцируя все больше токсинов, которые всасываются в кровь.
Если в этот момент не начать лечение, слизь превратится в гной с более вязкой структурой, который не сможет выйти из пазухи даже при открытом протоке. На этой стадии процесс становится опасным для жизни, так как гнойное содержимое может заполнить всю пазуху и затем прорваться в окружающие ее структуры.
Симптомы гайморита в острой стадии следующие:
- насморк с прозрачным или гнойным отделяемым. Может отсутствовать, если проток из пазухи полностью перекрыт;
повышение температуры;
- общая слабость;
- затрудненное носовое дыхание, заложенность носа, изменение тембра голоса на гнусавый;
- головная боль распирающего характера, которая усиливается к вечеру, нарастающее ощущение тяжести в области носа и лба;
- когда гноя в пазухе скопилось слишком много и он стал поддавливать глазное яблоко, можно заметить небольшое выпячивание глаза – экзофтальм. Область глаза напухает, отмечается покраснение кожи;
- слезотечение, светобоязнь.
Если симптомы острого гайморита сохраняются в течение более чем 6 недель, процесс считается хроническим. Остаются практически те же симптомы – насморк, заложенность носа, головные боли, утомляемость, чувство тяжести и давления в области носа, но они становятся более приглушенными.
К ним добавляется снижение обоняния, возможно ухудшение слуха. Эти же симптомы могут указывать на осложнения и миграцию микрофлоры в окружающие органы и структуры.

Диагностические мероприятия
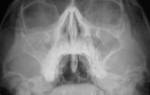
На основании жалоб больного и результатов визуального осмотра полости носа диагноз «гайморит» можно ставить с достаточной уверенностью. Для постановки окончательного диагноза назначают рентгенографию околоносовых пазух.
На рентгенснимке очаг воспаления выглядит как пятно более светлого оттенка, чем окружающие ткани. При хронических формах, осложненных нарушениями анатомии лицевых костей и хрящей, либо при подозрении на новообразования может применяться компьютерная томография верхнечелюстных пазух.
Рентгенография гайморовых пазух в Москве
| Название клиники | Адрес | Контакты | Цена услуги, руб. |
|---|---|---|---|
| СМ-клиника
|
ул. Клары Цеткин, д. 33 корп. 28 (м. «Войковская») | (495) 7774849, (800) 5554445 |
1 проекция – 1370 р., 2 проекции -1890 р. |
| ул. Ярославская, дом 4 корп. 2 (м. «Алексеевская», м. «ВДНХ»). | 1 проекция — 1370 р., 2 проекции -1890 р. |
||
| ул. Лесная, д. 57, стр. 1 (м. «Белорусская», «Менделеевская» и «Новослободская») | 1 проекция — 1370 р., 2 проекции -1890 р. |
||
| Клиника №1 Люблино | ул. Краснодарская, д. 52, корп. 2 м. «Люблино» |
(495) 2562084 | 1180 р. |
| Клиника Столица на Арбате |
Большой Власьевский переулок, д. 9 м. «Кропоткинская», м. «Смоленская» |
(499) 7053999 | 1700 р. |
| Клиника СЕМЕЙНАЯ
м. Полежаевская |
Хорошевское шоссе, д.80 | (499) 1954190 | 1280 р. |
| Медицинский центр «Атлас» | Кутузовский проспект, д. 34, стр. 14 м.Кутузовская |
(495) 2120888 |
3200 р. |
| Медицинский центр ПАТЕРО КЛИНИК | Проспект Мира, д. 211, кор. 2. м.Ботанический сад м.ВДНХ м.Отрадное |
(499) 9409604
(499) 7600430 |
2150 р. |
| Многопрофильная клиника Медик Сити | ул. Полтавская, д. 2 м. Динамо м.Савёловская |
(495) 6041212 | 1500 р. |
Рентген пазух носа в Санкт-Петербурге
| Название клиники | Адрес | Контакты | Цена услуги, руб. |
|---|---|---|---|
| Энерго на Киевской | ул. Киевская, д. 5, корп. 3 | 8 (812) 2411601 | 1000 р. |
| «Абиа» | пр. Королева, дом 48, корп. 7
м. «Комендантский пр.» или м. «Пионерская» |
(812) 3061111 | 1 проекция – 700 р., 2 проекции – 980 р. |
| MedSwiss | ул. Гаккелевская 21 А | (812) 3180303 | 1 проекция – 400 р., 2 проекции – 500 р. |
| ЛДЦ МИБС | ул. 6-я Советская,
д.24-26, 3-й этаж. |
(812) 2440840 |
1 проекция – 400 р. |
| ул. Есенина, д.2, к.3 | (812) 2443122 | ||
| Центр медицинских услуг МСЧ № 157 | ул. Варшавская, 100 | (812) 4153700 | 1 проекция – 1050 р. |
Для диагностики заболевания и профилактики осложнений применяется лечебно-диагностическая пункция верхнечелюстной пазухи.
Под местной анестезией делается прокол пазухи иглой, извлекается гнойное содержимое, которое отправляется на бактериальный посев, а пазуха промывается раствором антисептика.
Этот метод применяют и тогда, когда пазуха заполнена гноем и есть угроза прорыва содержимого в окружающие ткани.
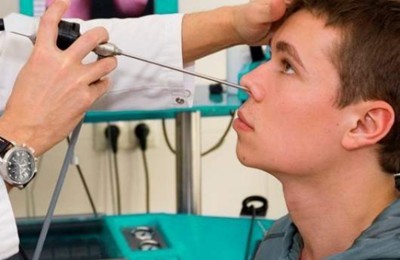
Для дифференциации гайморита с полипозными изменениями, доброкачественными образованиями и при анатомических нарушениях строения пазух применяется эндоскопическая диагностика. В носовой ход вводится оснащенный камерой инструмент – эндоскоп, с помощью которого можно увидеть характер органических изменений в пазухе.
Через канал эндоскопа есть возможность взять материал на исследование. При наличии структурных аномалий их удаляют с помощью того же инструмента.
Воспалительный процесс в гайморовых пазухах вызывает множество обсуждений среди людей, страдающих от этого недуга. Многие отмечают, что симптомы, такие как заложенность носа, головная боль и выделения из носа, могут значительно ухудшить качество жизни. Люди делятся своим опытом, как важно распознать заболевание на ранней стадии, чтобы избежать осложнений. Некоторые рекомендуют обратиться к врачу при первых признаках, так как самолечение может привести к хроническим формам. Важным аспектом является использование ингаляторов и промываний, которые помогают облегчить состояние. Также многие подчеркивают значимость профилактики, включая укрепление иммунной системы и избегание аллергенов. Обсуждения на форумах показывают, что совместные усилия и обмен опытом помогают многим справиться с этой проблемой.
Лечение острой стадии
Терапия при гайморите ставит перед собой 2 основные задачи: восстановить отток слизи и устранить очаг инфекции в синусе. Лечебные мероприятия подбираются индивидуально в каждом из клинических случаев в зависимости от тяжести течения болезни.
Консервативные методы
Для улучшения оттока экссудата назначаются препараты, которые сужают мелкие сосуды и устраняют отек слизистой. Это спреи и капли местного действия – нафтизин, санорин, називин, длянос, назол, ксимелин. Их назначают на срок не более 5 дней, так как более длительное применение может привести к дистрофическим изменениям слизистой оболочки.
Для устранения бактериальной инфекции назначаются антибиотики. ЛОР-врачи отдают предпочтение новым поколениям антибиотиков широкого спектра действия.
Назначаются цефалоспорины 3-го поколения – цефтриаксон (цефаксон), цефтазидим, цефотаксим. Хорошо зарекомендовали себя макролиды, в частности, азитромицин и эритромицин.
Могут применяться антибиотики пенициллинового ряда – ампициллин и аугментин (в сочетании с клавуланом).
Подбор антибактериальных препаратов строго индивидуален для каждого случая.
За последние годы спектр антибактериальных средств расширился препаратами для местного применения. Это спреи, содержащие антибактериальные средства – биопарокс и изофра.
Преимущество спреев в том, что они не дают побочных эффектов, которые возможны при применении внутрь. Недостаток — их можно применять в первые дни после начала заболевания, поскольку спектр их действия узкий, а терапевтический эффект при перекрытом протоке пазухи сводится к нулю.
При наличии противопоказаний к назначению антибиотиков можно воспользоваться препаратом синуфорте на растительной основе.
В его составе содержится экстракт цикламена, который запускает процесс очищения слизистой оболочки, имеет противовоспалительное и противоотечное действие.
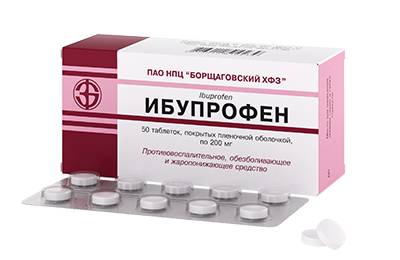
Вместе с антибактериальной терапией назначаются противовоспалительные препараты – нимесулид, ибупрофен, солпадеин.
Внимание! Если симптомы больного указывают на аллергический характер заболевания, то назначение антибиотиков не показано. Вместо них применяют антигистаминные препараты – тавегил, лоратадин, пипольфен, супрастин в сочетании с сосудосуживающими средствами.
В процесс противовоспалительной терапии входят также физиотерапевтические методы. Из наиболее распространенных – УВЧ и УФО. УВЧ оказывает тепловое действие, улучшая локальный кровоток в сосудах и капиллярах и повышая местный тканевый иммунитет. УФО полости носа помогает снять болевой синдром и уменьшить воспалительные явления.
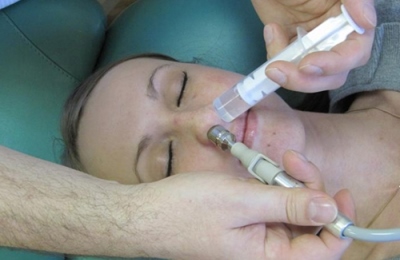
Промывание верхнечелюстной пазухи
В случаях, когда медикаментозное лечение оказывается недостаточно эффективным, прибегают к непосредственному удалению скопившейся слизи или гноя из синуса. Существуют пункционный и беспункционные методы проведения таких процедур.
Больной, 33 г., жалобы на цефалгию, повышение температуры до 38 С, боль в области носа, затрудненность носового дыхания с правой стороны, насморк со слизистым отделяемым.
После проведения обследования назначено лечение: парацетамол, инъекции ампициллина внутримышечно, капли нафтизин в нос, промывание носа методом Проэтца с раствором фурацилина. Дополнительно назначены ингаляции с минеральной водой.
Справка. Фурацилин используют для промывания носа как антисептик с целью уничтожения бактериальной флоры в носовой полости.
К беспункционным относится метод промывания носа по Проэтцу, в народе прозванный «кукушка».
К нему можно прибегать, если функции протока гайморовой пазухи не нарушены и слизистая оболочка не повреждена.
Это безболезненный метод, при котором больному в нос вводятся 2 катетера — через 1 из них в полость попадает раствор препаратов, через второй проводится отсасывание содержимого полости под вакуумом.
Второй беспункционный метод промывания носа – через синус-катетер «Ямик». После введения катетера в носовую полость создается разность давления между внешней средой и полостью носа, и содержимое синуса через специальное отверстие отсасывается наружу.
Процедура может вызывать дискомфорт, но ее достоинство – в неинвазивности и быстроте проведения.
Терапия при хроническом воспалении
Хроническое воспаление верхнечелюстных пазух в ЛОР-практике считается хирургическим заболеванием. При нем могут назначаться те же препараты, что и при консервативном лечении острого гайморита, но больному обязательно предлагают устранить гной из пазухи хирургическим методом.
Более устаревший способ – прокол верхнечелюстного синуса с откачиванием содержимого, более современный и безопасный — эндоскопический метод. В особо сложных случаях делается радикальная операция на верхнечелюстном синусе.
Гайморит, обусловленный вторичной инфекцией от воспалительных процессов в полости носа и рта (кариес, пародонтоз, тонзиллит, ринит, фарингит), начинают лечить с устранения причины. Дальнейшая тактика определяется лечащим врачом.
Осложнения
Если заболевание вовремя не начать лечить, скопившийся в пазухе гной начнет прорываться в структуры, находящиеся рядом с верхнечелюстной пазухой. Запущенный гайморит может спровоцировать:
со стороны глазницы – отек и воспаление тканей, остеопериотит, тромбоз вен глазницы;
- со стороны верхней челюсти – воспаление надкостницы и поражения зубов и зубных лунок;
- со стороны лицевых нервов – неврит тройничного нерва;
- со стороны внутреннего уха – отит, евстахеит;
- внутричерепные воспалительные процессы – менингит, менингоэнцефалит, отек мозговых оболочек, абсцесс мозга.
Заметив у себя симптомы гайморита, не стоит затягивать с визитом к врачу. Это может обернуться серьезными последствиями.

Вопрос-ответ
Какие симптомы указывают на воспаление гайморовых пазух?
Симптомы воспаления гайморовых пазух могут включать боль или давление в области лица, особенно в области щек и лба, затрудненное дыхание через нос, выделения из носа (может быть гнойными), головную боль, а также возможное повышение температуры тела. Если вы заметили несколько из этих признаков, стоит обратиться к врачу для диагностики.
Каковы основные причины воспаления гайморовых пазух?
Основные причины воспаления гайморовых пазух включают вирусные инфекции (например, простуда), бактериальные инфекции, аллергические реакции, а также анатомические особенности носа, такие как искривление носовой перегородки или полипы. Эти факторы могут способствовать блокировке дренажа пазух и развитию воспалительного процесса.
Какие методы лечения применяются при воспалении гайморовых пазух?
Лечение воспаления гайморовых пазух может включать использование противовоспалительных и обезболивающих препаратов, антибиотиков (при бактериальной инфекции), а также промывание носа солевыми растворами. В некоторых случаях может потребоваться хирургическое вмешательство для удаления полипов или восстановления нормального дренажа пазух. Важно проконсультироваться с врачом для выбора наиболее подходящего метода лечения.
Советы
СОВЕТ №1
Регулярно следите за состоянием своего здоровья и обращайте внимание на симптомы, такие как головная боль, заложенность носа и выделения из носа. При их появлении не откладывайте визит к врачу, так как ранняя диагностика поможет избежать осложнений.
СОВЕТ №2
Поддерживайте оптимальный уровень влажности в помещении, особенно в отопительный сезон. Используйте увлажнители воздуха или просто ставьте емкости с водой рядом с обогревателями, чтобы предотвратить пересушивание слизистых оболочек носа.
СОВЕТ №3
Соблюдайте правила личной гигиены, особенно в период эпидемий простудных заболеваний. Регулярно мойте руки и избегайте контакта с больными людьми, чтобы снизить риск заражения вирусами и бактериями, способствующими воспалению гайморовых пазух.
СОВЕТ №4
При наличии хронических заболеваний, таких как аллергия или астма, следите за их контролем и лечением. Это поможет снизить вероятность обострения воспалительных процессов в гайморовых пазухах и улучшить общее состояние здоровья.
 активизация в организме бактериальной или вирусной инфекции — ОРВИ, грипп, тонзиллит, ринит;
активизация в организме бактериальной или вирусной инфекции — ОРВИ, грипп, тонзиллит, ринит; повышение температуры;
повышение температуры;


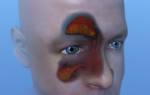
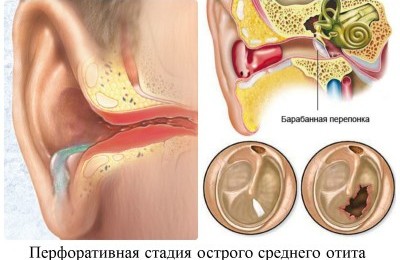 со стороны глазницы – отек и воспаление тканей, остеопериотит, тромбоз вен глазницы;
со стороны глазницы – отек и воспаление тканей, остеопериотит, тромбоз вен глазницы;